Autoimmun-Erkrankungen
Autoimmunerkrankungen und deren Heilung aus der Sicht der Functional Medicine
Autoimmunerkrankungen gehören zu den komplexesten und rätselhaftesten Herausforderungen der modernen Medizin. Bei diesen Erkrankungen greift das Immunsystem fälschlicherweise körpereigene Gewebe und Organe an – als wären sie Fremdkörper. Zu den bekanntesten Autoimmunerkrankungen zählen rheumatoide Arthritis, Hashimoto-Thyreoiditis, Lupus erythematodes, Multiple Sklerose und Zöliakie. Während die Schulmedizin oft auf die Unterdrückung des Immunsystems setzt (z. B. durch Kortikosteroide oder Biologika), bietet die Functional Medicine (link) einen innovativen Ansatz: Sie sucht nach den zugrunde liegenden Ursachen des fehlgeleiteten Immunsystems und strebt eine ganzheitliche Heilung an, statt nur Symptome zu lindern.
Was ist Functional Medicine?
Die Functional Medicine („funktionelle Medizin“) ist ein evidenzbasierter, systembiologischer Ansatz, der Gesundheit als dynamisches Gleichgewicht zwischen genetischer Veranlagung, Umweltfaktoren und Lebensstil versteht, siehe hier
- Individuelle Betrachtung: Jeder Patient wird als einzigartiges biologisches System analysiert.
- Prävention und Wurzelursachen: Statt isolierter Symptombehandlung werden Trigger wie Ernährung, Darmgesundheit, Toxinbelastung oder chronischer Stress identifiziert.
- Interdisziplinäre Integration: Sie kombiniert Erkenntnisse aus Genetik, Epigenetik, Mikrobiomforschung und Umweltmedizin.
Die Wurzelursachen aus Sicht der Functional Medicine
1. Die Darm-Immun-Verbindung: Leaky Gut und Dysbiose
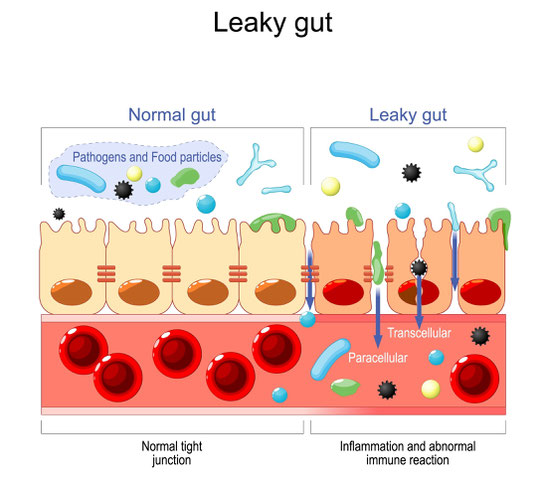
Der Darm beherbergt 70–80 % des Immunsystems. Ein gesundes Mikrobiom und eine intakte Darmbarriere sind entscheidend für die Immuntoleranz.
- Leaky Gut: Chronische Entzündungen, Gluten, Medikamente (z. B. NSAIDs) oder Pathogene wie Candida albicans schädigen die Tight Junctions der Darmwand. Das Protein Zonulin, das bei Glutenunverträglichkeit freigesetzt wird, spielt hier eine Schlüsselrolle.
- Dysbiose: Ein Ungleichgewicht der Darmbakterien fördert die Vermehrung pathogener Keime, die entzündungsfördernde Lipopolysaccharide (LPS) produzieren. Studien zeigen, dass Patienten mit Autoimmunerkrankungen oft eine reduzierte Vielfalt an Bifidobakterien und Laktobazillen aufweisen
Bestimmte Nahrungsmittel können Autoimmunreaktionen triggern:
- Gluten: Bei genetisch prädisponierten Menschen löst Gluten die Produktion von Antikörpern aus, die nicht nur das Darmgewebe, sondern auch Schilddrüsenzellen angreifen (Hashimoto) oder Gelenke schädigen (rheumatoide Arthritis).
- Molekulare Mimikry: Pathogene (z. B. Epstein-Barr-Virus) oder Nahrungsproteine ähneln strukturell körpereigenen Geweben. Das Immunsystem greift fälschlicherweise beides an – ein Phänomen, das bei Lupus und Multipler Sklerose beobachtet wird.
Chronische Entzündungen und oxidativer Stress
Autoimmunerkrankungen sind eng mit einem Zytokin-Ungleichgewicht verbunden: Ein Übermaß an proinflammatorischen Botenstoffen wie TNF-alpha, IL-6 und IFN-gamma treibt die Gewebezerstörung voran. Auslöser sind:
- Umweltgifte: Schwermetalle (Quecksilber, Blei), Pestizide und Mikroplastik stören die mitochondriale Funktion und fördern Entzündungen.
- Chronische Infektionen: Stille Entzündungen durch Parodontitis, Lyme-Borreliose oder Herpesviren halten das Immunsystem in Daueralarm.
Hormonelle Dysregulation und Stressachsen
Chronischer Stress aktiviert die Hypothalamus-Hypophysen-Nebennierenrinden-Achse (HPA-Achse) und führt zu:
- Cortisol-Resistenz: Hohe Cortisolspiegel unterdrücken zunächst Entzündungen, doch bei Erschöpfung der Nebennieren kommt es zum Gegenteil – einem entzündlichen „Burnout“.
- Östrogendominanz: Östrogen wirkt immunstimulierend. Ein Ungleichgewicht zugunsten von Östrogen (z. B. durch Xenohormone in Plastik) korreliert mit Autoimmunerkrankungen wie Lupus.
Mitochondriale Dysfunktion
Gestörte Mitochondrien produzieren weniger ATP und mehr reaktive Sauerstoffspezies (ROS), was Entzündungen und Autoimmunität verstärkt (Zusammenhang mit Fatigue bei MS oder Fibromyalgie).
Diagnostik in der Functional Medicine
Die Functional Medicine nutzt umfassende Labortests, um individuelle Trigger zu identifizieren:
- Darmgesundheit: Stuhltests auf Calprotectin (Entzündungsmarker), Zonulin, Darmbakterien und Pilze.
- Nahrungsmittelunverträglichkeiten: IgG/IgA-Antikörpertests (umstritten, aber in der Praxis genutzt) oder Eliminationsdiäten.
- Entzündungsmarker: CRP, Homocystein, TNF-alpha.
- Toxinbelastung: Schwermetalltests im Urin, Toxin-Screening.
Heilungsstrategien der Functional Medicine
Das Ziel ist, das Immunsystem zurück in die Balance zu bringen (Immunmodulation) und die Selbsttoleranz wiederherzustellen.
1. Ernährung als Fundament
- Eliminationsdiät: Auslassphase von Gluten, Milchprodukten, Eiern, Nachtschattengewächsen und Zucker für 4–6 Wochen, gefolgt von schrittweiser Wiedereinführung.
- Anti-entzündliche Kost: Omega-3-reiche Lebensmittel (Wildlachs, Leinsamen), Kurkuma, Ingwer, Beeren und grünes Blattgemüse.
- Autoimmun-Protokoll (AIP): Eine strikte Variante der Paleo-Diät, die alle potenziellen Allergene entfernt und auf Heilung des Darms abzielt.
2. Darmheilung
- Probiotika: Stämme wie Lactobacillus rhamnosus GG und Bifidobacterium infantis stärken die Darmbarriere.
- Präbiotika: Resistente Stärke (Kochbananen, gekühlte Kartoffeln) füttert nützliche Bakterien.
- Therapeutische Nährstoffe: L-Glutamin (Reparatur der Darmzotten), Zink-Carnosin und Kolostrum.
3. Reduktion von Toxinbelastungen
- Entgiftung unterstützen: Nährstoffe wie Selen, Mariendistel und Alpha-Liponsäure aktivieren Phase-I/II-Enzyme der Leber.
- Umweltmaßnahmen: Filter für Luft und Wasser, Verzicht auf Plastik, natürliche Körperpflegeprodukte.
4. Stressmanagement und Schlaf
- Mind-Body-Techniken: Meditation, Yoga und Atemübungen senken Cortisol und IL-6.
- Schlafhygiene: 7–9 Stunden Schlaf in dunkler Umgebung fördern die Regeneration der T-Zellen.
5. Gezielte Supplementierung
- Vitamin D: Moduliert regulatorische T-Zellen (Tregs), die Autoimmunreaktionen unterdrücken.
- Omega-3-Fettsäuren: Hemmen die Produktion entzündlicher Prostaglandine.
- NAC (N-Acetylcystein): Erhöht Glutathion, das Hauptantioxidans des Körpers.
- Low-Dose Naltrexone (LDN): Blockiert vorübergehend Opioidrezeptoren, was die Endorphinproduktion und Immunbalance fördert.
6. Behandlung chronischer Infektionen
- Virale Last reduzieren: Antivirale Pflanzen wie Süßholz oder Olivenblattextrakt bei EBV-Infektionen.
- Parasiten und bakterielle Überwucherung: Kräutertherapien (z. B. Berberin) oder gezielte Antibiotika bei SIBO (Dünndarmfehlbesiedlung).

